
नेपालमा आईसियू सेवा वितरणमा हाम्रो क्षमता कस्तो छ ? कुन क्षेत्रमा के कस्ता आईसियू छन् ? जनशक्ति वितरण प्रणाली कस्तो छ ? लजिस्टिक सपोर्टका उपकरण कस्ता छन् ? र कुन लेवलको केयर दिन सकिन्छ ? भन्ने कुरा केलाउन जरुरी छ । वेलायतमा पनि हरेक अस्पतालमा हरेक किसिमको सेवा सुविधा उपलबध हुँदैनन् । त्यहाँ अस्पतालमा नभएका सेवा आवश्यक भएका बिरामीहरुलाई रिफर गर्ने प्रचलन छ । हामीले विकास गर्नुपर्ने पनि यस्तै पद्धति हो । त्यसैले सबैभन्दा पहिला नेपालको आईसियूको आवश्यकताका लागि सर्भे गर्नुपर्छ । त्यहाँ के कस्ता सुविधा छन् ? र त्यसलाई अपग्रेड गर्ने वा वर्गिकरण गर्ने ? वा लेवल वन आईसियू मात्र राख्ने कि ? जस्ता कुरा केलाउन जरुरी छ ।
विकसित मुलुकहरुमा जस्तो लेवल वन आईसियूमा निश्चित अवस्थाका बिरामीको उपचार गर्नुपर्छ र त्यो भन्दा बढी नसक्ने अवस्थामा रिफरल नेटवर्क बनाउनुपर्छ । साथै नेपालका आईसियूहरुको सर्वे पश्चात् मुलुकमा लेवल वन, लेवल टु, लेवल थ्री आईसियूको एकिन संख्या र आवश्यकता थाहा हुन्छ । यसबाट कुन आईसियूमा के कस्तो सुविधा छ ? क्षमता कति रहेछ ? त्यसलाई त्यही लेवल छोड्ने वा अपग्रेड गर्ने भन्नेबारे नीतिगत तहमा पुग्न मद्धत गर्छ ।
भ्यालिडेटेड क्वालिटी डाटा खै ?
अहिले केही निजी अस्पतालहरुले आईसियू रिकभरी दर ८०—९० देखाइरहेका छन् । सरकारी अस्पतालको पनि आफ्नै दर छ । मुनाफा कमाउने उद्देश्यले सञ्चालित अस्पतालहरुले रिकभरी दर आफूखुशी भनेर हुँदैन । अहिलेको तथ्यांकको सिस्टमले पनि भन्न सक्ने अवस्था छैन । म त्यसमा खाडल देख्छु । निश्चित इन्डिकेटरहरु क्याप्चर नगरी कुनै पनि अस्पताल आफैंले आफूखुशी रिकभरी दर दावी गर्न पाउँदैनन् । त्यसका लागि भ्यालिडेटेड क्वालिटी डाटा चाहिन्छ । डाटा म्यानुपुलेट भएको हुन हुँदैन ।
आईसियू ‘रजिष्ट्री’ र अकाउन्टेविलिटी
त्यसैले आईसियू ‘रजिष्ट्री’ एकदमै महत्वपूर्ण हुन्छ । रजिष्ट्रीले सर्भाइभर रेट कति छ ? भनेर देखाउन सक्नुपर्छ । कसैले आफूखुशी भनेको भरमा पत्याउनहुँदैन । वर्षभरि भर्ना भएका बिरामीको संख्या, उमेर, रोगी, भेन्टिलेटरमा गएको संख्या, मृत्यु र बाँचेका व्यक्तिको संख्या इन्डिकेटरका आधारमा बताउन सक्नुपर्छ । अस्पतालको आईसियूको सर्भाइभर दर कति छ ? भनेर सोध्दा चार्ट, ग्राफ देखाएर बन्न सक्नुपर्छ । जस्तोः आईसियूमा भेन्टिलेटरमा पुगेका बिरामीमध्ये कतिलाई भ्याप (भेन्टिलेटर एसोसिएट न्युमोनिया) हुने रहेछ ? यो क्वालिटी अफ केयरको एउटा इन्डिकेटर हो । यस्ता विभिन्न इन्डिकेटर क्याप्चर गरेर पब्लिक डोमेन मै पारदर्शी प्रस्तुत गर्नुपर्छ ।
यद्यपी तथ्याङ्क बोल्नुपर्छ । रिपोर्ट साइन्टिफिक जर्नललगायतका पव्लिकेसनहरुमा प्रकाशित भएको हुनुपर्छ । आईसियूका बिरामीको रजिष्ट्री भएपछि क्राइटेरिया मिट भएका बिरामी भर्ना भएका हुन् कि क्राइटेरिया मिट नै नभइकन आईसियूमा राखिएको हो ? भन्ने प्रश्नको जवाफ प्राप्त हुन्छ । आवश्यक नभएका बिरामी पनि आईसियूमा जाने र कहिलेकाँही आवश्यक भएका तर ढिलो भएका बिरामीहरु पनि हुन्छन् । आईसियू आउन किन ढिलो भयो भन्ने कुरा क्याप्चर गरेपछि मात्र अकाउन्टेवल हुन्छ । सर्वे रिसर्चको एउटा पाटो मुलुकमा क्रिटिकल केयरमा तालिम प्राप्त इन्टेसिभिष्ट न्यून छन् । उनीहरुबिना गुणस्तरीय आईसियू सञ्चालन गर्न कठिन पर्छ ।
सरकारले हरेक जिल्लामा आईसियू बनाउने महत्वकांक्षा राखेर मात्र हुँदैन । व्यवहारिक भएनभएको पनि सोच्न जरुरी हुन्छ । संरचना बनाएर मात्र हुँदैन । त्यसैले दक्ष जनशक्ति उत्पादनमा पनि ध्यान दिनुपर्छ । अर्को समस्या भनेको मुलुकमा सञ्चालित आईसियूहरुमा कस्ता बिरामीहरु भर्ना भइरहेका छन् ? कुन उमरेका छन् ? कुन रोग धेरै छ ? मुख्य समस्या के हो ? भन्ने प्रश्नको तथ्यांङ्क छैन । त्यो नभएपछि योजना बनाउन गाह्रो हुन्छ । यसप्रति राज्यले सोच्न जरुरी छ ।
साथै नेपालका आईसियूहरुको अकुपेन्सी रेट कति छ ? भन्ने अध्ययन गर्न पनि जरुरी छ । क्वालिटी अफ केयरको इन्डिकेटर बिरामीहरु सरदर आईसियूमा कति दिन बस्दा रहेछन् ?
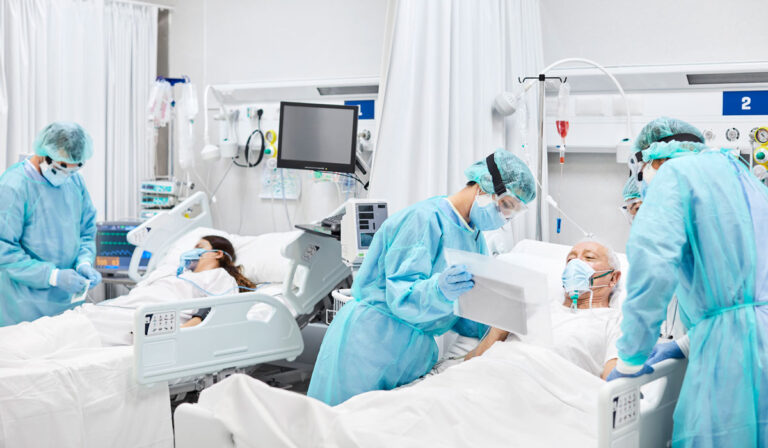
आईसियूमा भर्ना भएका बिरामीहरुमध्ये कति जना बाँचेर जान्छन् र कतिको मृत्यू हुन्छ ? कति जना भेन्टिलेटरमा पुग्छन् ? कति जना डायलाईसिसमा पुग्छन् ? कति जना निको भएर पुनः फिर्ता आउँछन् ? जस्ना प्रश्नको तथ्याङ्क संकलन गर्न जरुरी छ । यसले योजना र नीति बनाउन सजिलो हुन्छ । साथै श्रोत साधन कहाँ केन्द्रित गर्ने भन्ने कुराको योजना बनाउन पनि सजिलो हुन्छ । कहिलेकाँही भेन्टिलेटरकै कारण निमोनिया हुने डर हुनसक्छ । यसलाई भेन्टिलेटर एसोसिएट निमोनिया भनिन्छ । यसलाई रोकथाम गर्न जरुरी छ । यो क्वालिटी अफ केयरको इन्डिकेटर हो । भेन्टिलेटर एसोसिएट निमोनियाको दर कम भएको अस्पतालको गुणस्तरीयता राम्रो भएको बुझ्नुपर्छ ।
क्लिनिकल ट्रायल
हरेक रिसर्चको आफ्नै लेवल हुन्छ । हाइजेष्ट लेवल अफ रिसर्चमा क्लिनिकल ट्रायलको जरुरत पर्छ । जस्तोः कोभिडमा भ्याक्सिन इफेक्टिभ भएको कुरा निश्चित जनतासँग प्रयोग गरेर क्लिनिकल ट्रायलपछि प्रयोगमा आएको जस्तै हो । आफ्नै देशका बिरामीबीच अनुसन्धान गर्दा त्यसले सकारात्मक परिणाम देखाएमा त्यसको महत्व धेरै हुन्छ । त्यसैले हामीले नेपाल हेल्थ रिसर्च काउन्सिलसँग समन्वय गरेर देशका ५ वटा अस्पतालका आईसियूमा कोभिड सम्बन्धित क्लिनिकल ट्रायल गरिरहेका छौं ।
कोभिडमा रगत जम्ने समस्यामा रगत पातलो पार्ने हेप्यारिन औषधि प्रयोगसम्बन्धि क्लिनिकल ट्रायल गरिरहेका छौं । भिटामिन सीबारे पनि अनुसन्धान भइरहेको छ । साथै भेन्टिलेटरमा रहेका बिरामीलाई अक्सिजनको मात्रा कति दिँदा ठीक हुन्छ ? जस्ता अनुसन्धानका स्थापित गाइडलाइन प्रयोग गरेर अन्तर्राष्ट्रियस्तरको अनुसन्धान गरिरहेका छौ ।
माइलस्टोनको सम्भावना
म प्रिन्सिपल इन्भेष्टिगेटर भएर रिसर्च टिमको नेतृत्व गरिरहेको छु । हामीले पनि एभिडेन्स जेनेरेट गर्न रिसर्चको आउटकम र फाइन्डिङ्सले हाम्रै जनसंख्याको रिफ्लेक्सन दिन्छ । त्यसबाट काम लाग्ने भएमा क्लिनिकल प्राक्टिसमा लागू हुन्छ । नभएमा त्यो औषधि चलाएर फाइदा नहुने जानकारी दिन्छ । यो शुरु गरेको २ वर्ष भयो । बीचमा २ वटा रिसर्च प्रकाशित भइसकेको छ । हामीले विभिन्न देशहरुसँग समन्वय गरेर अन्तर्राष्ट्रियस्तरमा गर्ने ट्रायल सिस्टम प्रयोग गरेका छौं । यो नेपालका लागि माइलस्टोन बन्नसक्छ ।
(एनेस्थेसियामा एमडी गरेर युनिभर्सिटी अफ टोरोन्टोबाट क्रिटिकल केयरमा फेलोसिप गर्नुभएका डा. दिप्तेस अर्याल विगत १०वर्षदेखि क्रिटिकल केयरमा केन्द्रित भएर काम गरिरहनुभएको छ । डा. अर्यालले विगत २ वर्षदेखि अधिकतम समय क्रिटिकल केयरको रिसर्च फिजिसियन भएर काम गरिरहनुभएको छ ।)

३२ जना एम्बुलेन्स चालकलाई जीवन–रक्षक बीएलएस तालिम
शुक्रबार, मंसिर २६, २०८२
अनुहारको सौन्दर्य र चायापोतो
मंगलबार, मंसिर १६, २०८२
बिहान नुहाउनु राम्रो हुन्छ कि रातमा? विशेषज्ञहरू यसो भन्छन्
मंगलबार, मंसिर १६, २०८२
३८औँ विश्व एड्स दिवस २०२५: ‘अवरोधहरू पार गरौँ, एड्स प्रतिकार्य रूपान्तरण गरौँ
सोमबार, मंसिर १५, २०८२






